سقط جنین در دوره بارداری از نظر پزشکی بیشتر به صورت خود به خودی مشاهده می شود. سقط زمانی ایجاد می شود که جنین قبل از 24 هفته از بین برود. بعد از 24 هفته مرگ جنین تحت عنوان «مرده زایی» خوانده می شود. از مجموع حاملگی های اول، در حدود یک سوم آنها به سقط منجر می شوند.
یک چهارم از این سقط ها زمانی رخ می دهند که هنوز حاملگی تشخیص داده نشده است و یا حتی هنوز نسبت به تثبیت حاملگی شک و تردید وجود دارد. بنابراین اغلب زنان از سقط خود بی خبر هستند و این خونریزی را به حساب عادت ماهانه خود می گذارند. میزان سقط خود به خودی با افزایش سن و تعداد دفعات حاملگی افزایش می یابد.
به طور معمول، سقط ها طی سه ماه اول بارداری روی می دهند و معمولی ترین علامتشان خونریزی است که 95 درصد موارد مشاهده می شود. اگر خونریزی در هر زمان از بارداری ایجاد شود مشاوره با پزشک ضروری است. بیشتر سقط خود به خودی علت کاشته شدن نامناسب جنین در دیواره رحم اتفاق می افتد.
برای اطلاع از نحوه تشخیص، علت، دلایل و … درباره سقط جنین با ما تا انتهای مقاله همراه شوید.
سقط جنین چیست؟
سقط جنین به خارج کردن جنین از رحم قبل از مرحله حیات گفته می شود که به دو صورت اتفاق می افتد: 1- سقط جنین خود به خودی و 2- سقط جنین عمدی.
زمانی که بدون هیچ دلیلی و بدون هیچ کاری جنین سقط شود سقط جنین خود به خودی نامیده میشود که در هفته بیست بارداری امکان دارد رخ دهد. اما زمانی که به صورت عمد و با مصرف دارو و یا توسط پزشک، جنین سقط شود به آن سقط عمدی گفته می شود. حدود یک چهارم از زنان حداقل یک بار این اتفاق را در طول زندگی خود تجربه می کنند.
انواع سقط جنین
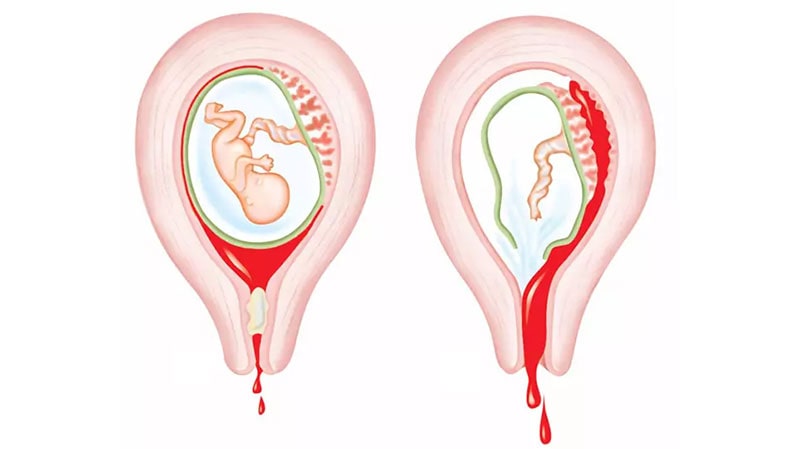
- تهدید به سقط جنین : در این نوع امکان سقط وجود دارد ولی قطعی نیست. علائم به صورت خونریزی مهبلی و گاهی درد شکمی مشاهده می شود. حدود ۱۰ درصد از مجموع بارداری ها به این نوع سقط منجر می شوند و ممکن است این خونریزی در اولین ماه قطع قاعدگی از سوی مادر، به عنوان عادت ماهانه تلقی شود.
- سقط جنین اجتناب ناپذیر : در این نوع سقط خونریزی رحمی با درد همراه است؛ زیرا انقباضات رحمی نیز وجود دارد. متاسفانه اگر بازشدگی دهانه رحم هم وجود داشته باشد، از دست رفتن و دفع محصولات حاملگی قطعی است.
- سقط ناقص : این وضعیت زمانی ایجاد می شود که سقط به وقوع پیوسته است، اما هنوز بخشی از جنین و سایر ضمائم آن مثل کیسه آمنیوتیک با جفت در داخل رحم باقی مانده اند.
- سقط کامل : در این نوع سقط، جنین و جفت به طور کامل از رحم خارج می شوند که گاهی بدون بروز هرگونه علامتی است. وقوع این نوع سقط ها را تنها با انجام سونوگرافی می توان تایید کرد.
- سقط فراموش شده: در این نوع سقط جفت و جنین داخل رحم می میرند، اما مدت ها در داخل رحم باقی می مانند تا اینکه بعداً از آن خارج شوند. در این نوع سقط نشانه های اولیه بارداری از بین می رود، اما نشانه های دیگر، مدت ها بعد از سقط چنین همچنان مشاهده می شوند.
دلایل سقط جنین
1. علت سقط جنین خود به خودی
عواملی که از سوی مادر ایجاد شده و سبب سقط می شود عبارتند از:
- ناهنجاری های دستگاه تناسلی مادر (به عنوان مثال رحم دو شاخ، فیبروم، چسبندگی رحم)
- عفونت های ویروسی مانند سیتومگالوویروس، ویروس هرپس، پارو ویروس و ویروس سرخجه
- ناهنجاری های ایمونولوژیک
- ترومای فیزیکی که اغلب علت آن ناشناخته است.
- ناهنجاری های کروموزومی
سقط خود به خودی یا سقط جنین به دلایل زیادی از جمله بیماری، ضربه، نقص ژنتیکی یا ناسازگاری بیو شیمیایی مادر و جنین رخ می دهد. گاهی اوقات جنین در رحم میمیرد اما دفع نمی شود وضعیتی که به آن سقط از دست رفته گفته می شود.
تنها یک درصد از مجموع علل سقط های خود به خودی، نارسایی دهانه رحم است.
عواملی که از سوی پدر ایجاد شده و سبب سقط می شود عبارتند از:
وجود اسپرم های غیر طبیعی و نوع گروه خونی که باعث تولید آنتی بادی در بدن مادر بر علیه خون پدر می شود. این گروه از آنتی بادی ها می توانند به جنین حمله کنند و باعث مرگ او شوند.
2. دلایل سقط جنین عمدی
دلایل سقط جنین عمدی به شرح زیر است:
- حفظ جان و سلامت جسمی و روانی مادر
- جلوگیری از تکمیل بارداری که در نتیجه تجاوز جنسی یا زنا با محارم صورت می گیرد.
- جلوگیری از تولد کودکی با ناهنجاری جدی، نقص ذهنی یا ناهنجاری ژنتیکی
- جلوگیری از تولد به دلایل اجتماعی یا اقتصادی (سن پایین مادر یا فشار خانواده)
تشخیص سقط خود به خودی
پزشکان برای تشخیص درست سقط آزمایشات و معایناتی برای بیمار تجویز می کنند که عبارتند از:
- معاینه لگن
- اندازه گیری زیر واحد بتا گنادوتروپین جفتی
- سونوگرافی
- سونوگرافی ترانس واژینال
تقریبا ۱۰ تا ۱۵ درصد از حاملگی های تایید شده به طور خود به خود سقط می شوند و بیش از ۸۰ درصد از سقط های خود به خود در سه ماهه اول رخ می دهند.
علائم سقط جنین خود به خودی
- درد کرامپی لگن
- خونریزی رحم
- دفع بافت
عوامل خطرساز برای سقط جنین خود به خودی
عواملی که سلامت جنین را تهدید می کند و خطر سقط را افزایش می دهند عبارتند از:
- بارداری در سنین بالا
- سابقه سقط جنین خود به خود
- سیگار کشیدن
- استفاده از مواد مخدر
- بیماری مزمن کنترل نشده (مانند دیابت، فشار خون بالا، اختلالات آشکار تیروئید) در مادر
- وزن بالای مادر
- اختلالات هورمونی
- مصرف داروهای خاص
- مشکلات رحمی (مانند مشکل در دهانه رحم یا رحم بد شکل)
سقط جنین عمدی چگونه انجام می شود؟
1. سقط جنین دارویی
سقط دارویی جایگزینی برای سقط جنین جراحی است. این نوع سقط را می توان در هفته های اولیه بارداری (حداکثر 9 هفته) انجام داد. سقط دارویی از ترکیبی از 2 دارو (میفپریستون و میزوپروستول) برای پایان دادن به بارداری ناخواسته استفاده می کند. سقط دارویی یک راه کم خطر و غیرتهاجمی برای خاتمه (پایان دادن) بارداری است.
حدود 99 درصد موثر است. حدود 2 تا 5 درصد از افرادی که سقط دارویی انجام می دهند، برای تکمیل سقط به برخی درمان های بعدی نیاز دارند. نوع سقط جنین که ممکن است انجام داده شود به عوامل زیادی بستگی دارد از جمله سلامتی مادر و میزان طول بارداری .
عوارض بعد از مصرف قرص سقط جنین
پس از مصرف دومين قرص سقط جنین دارویی در خانه ممکن است موارد زیر را تجربه کنید:
- تهوع، استفراغ، اسهال، سرگیجه، سردرد و تب
- درد : معمولا در عرض نیم ساعت و به طور کلی بسیار قوی تر از درد پریود است.
- خونریزی یک تا چهار ساعت بعد : شدیدتر از یک پریود و ممکن است لخته های بزرگ وجود داشته باشد.
- بعد از 2 تا 6 ساعت خونریزی معمولاً به سطح قاعدگی طبیعی شما می رسد.
- خونریزی معمولاً برای 3 تا 7 روز دیگر شبیه به یک دوره معمولی است.
- خونریزی غیرقابل پیش بینی و نامنظم یا طولانی مدت میتواند تا 4 هفته پس از سقط دارویی ادامه یابد.
مزایای سقط دارویی عبارتند از :
- برای حدود 95 تا 98 درصد بارداریها تا 9 هفته موثر است و نیازی به درمان بیشتر نیست.
- نیازی به انجام آن در بیمارستان یا جراحی روزانه نیست بنابراین نیازی به جراح متخصص بيهوشی یا سایر کادر پزشکی ندارد.
- یک روش كمتر بالينی و غير جراحی است که ممکن است برخی آن را ترجیح دهند.
- در محیط خانه اتفاق می افتد.
- معمولاً در مورد زمان بندی انتخاب بیشتری دارید.
بیشتر بخوانید: نارسایی دهانه رحم چیست؟
معایب سقط دارویی عبارتند از:
- نسبت به سقط های جراحی زمان برتر است : ممکن است مراجعه ها و آزمایشهای بیشتری احتیاج داشته باشد.
- ممکن است برای برخی افراد موثر نباشد بنابراین باید دارو را تکرار کرد یا به سقط جراحی نیاز است.
- درد و خونریزی معمولا بیشتر از سقط جنین جراحی طول می کشد.
- پیش بینی اینکه چه زمانی سقط دارویی کامل شده است دشوار است: ممکن است بعد از مصرف داروی دوم 3 تا 10 ساعت بیشتر از حد انتظار طول بکشد.
- پس از شروع مصرف قرص باید 1 تا 2 ساعت در خدمات اورژانسی بمانید.
- داروهای سقط جنین برای برخی افراد مناسب نیست.
سقط جنین دارویی برای چه کسانی مناسب نیست؟
در موارد زیر ممکن است سقط دارویی توصیه نشود:
- شرایط پزشکی خاصی مانند مشکلات، خونریزی، نارسایی غدد فوق کلیوی یا فشار خون بالا دارند.
- مصرف طولانی مدت استروئید یا داروهای رقیق کننده خون
- کسانی که واکنش های آلرژیک به دارو داشته اند.
خطرات احتمالی سقط جنین دارویی
- خونریزی (خونریزی بسیار شدید) : خونریزی که نیاز به تزریق خون دارد در کمتر از یک نفر از هر 1000 نفر رخ می دهد. اگر بیش از 2 پد بزرگ را در ساعت به مدت بیش از 2 ساعت پر میکنید، لخته هایی به اندازه یک لیموی کوچک از بدن شما خارج میشود یا احساس می کنید خونریزی شدیدی دارید و احساس ضعف می کنید، فورا به پزشک مراجعه کنید.
- محصولات باقی مانده : تکه های بافت ممکن است در رحم باقی بماند و باعث خونریزی مداوم شود اینها معمولاً با گذشت زمان بدون درمان از بین میروند، اما در بعضی مواقع ممکن است برای برداشتن آنها به قرص های تکراری یا یک عمل جراحی کوچک نیاز داشته باشید.
- ادامه بارداری : در حدود یک درصد، سقط دارویی اثر نمی کند و حاملگی باقی می ماند. قرص ها را میتوان تکرار کرد اگر بارداری بیش از 9 هفته نباشد، در غیر این صورت ممکن است نیاز به سقط جنین با جراحی باشد.
- عفونت (نیاز به درمان آنتی بیوتیکی) : این در یک درصد از افراد اتفاق می افتد. عفونت ممکن است علائمی مانند درد، ترشحات غیر طبیعی واژن یا تب ایجاد کند. گاهی اوقات علائم واضح نیستند و ممکن است شامل علائم عمومی مانند خستگی، اسهال و استفراغ باشند.
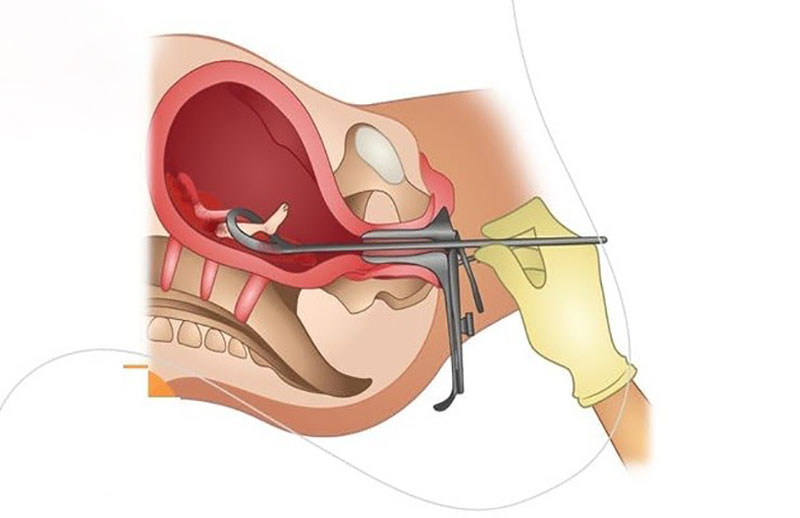
2. سقط جنين جراحی
این یک روش جراحی برای خارج کردن جنین از رحم از طریق واژن است. این روش معمولا با استفاده از ساکشن یا ابزاری به نام کورت انجام می شود. زنانی که سقط های جراحی متعددی با استفاده از کورت انجام می دهند در معرض خطر زخم شدن پوشش داخلی رحم (شمردن آشرمن) هستند. این وضعیت با مشکل در باردار شدن در آینده همراه است.
اكثر سقط جنین ها با استفاده از مکش (وکیوم) آسپیراسیون” یا “کورتاژ ساکشن انجام می شود. برای انجام این روش باید در سه ماهه اول یا 12 هفته بارداری خود باشید. دهانه رحم شما به تدریج با میله هایی با اندازه فزاینده گشاد می شود و سپس یک لوله باریک به رحم شما وارد می شود.
بارداری (جنین و جفت) با ساکشن ملایم خارج می شوند ابزار دیگری به نام کورت برای بررسی خالی بودن رحم استفاده می شود در طول سقط جنین در صورت تمایل قرار دادن روش های پیشگیری از بارداری (مانند ایمپلنت ضد بارداری) مانند دستگاه داخل رحمی بی خطر است. این عملیات کمتر از 15 دقیقه طول می کشد.
عوارض سقط جنين جراحی
عوارض در حدود 3 درصد از موارد سقط جراحی رخ می دهد. خطر عوارض بستگی به هفته بارداری شما دارد. سقط جنین های انجام شده در سه ماهه اول بی خطرترین هستند. عوارض سقط جنين جراحی می تواند شامل موارد زیر باشد:
- خونریزی : خونریزی بعد از سقط جنین باید شبیه دوره قاعدگی باشد. اگر خونریزی شدید رخ دهد این می تواند نشان دهنده ناقص بودن سقط جنین باشد که مقداری از بافت حاملگی هنوز در داخل رحم وجود داشته باشد این ممکن است نیاز به درمان با قرص یا جراحی مانند کورتاژ ساکشن داشته باشد. انتقال خون به ندرت مورد نیاز است.
- عفونت : تب بالا ممکن است نشان دهنده عفونت شما باشد. این می تواند ناشی از یک سقط ناقص یا یک عفونت مقاربتی باشد. گاهی اوقات زنان ممکن است به یک عفونت مزمن مبتلا شوند.
- آسیب به رحم : دیواره های رحم شما عضلانی اما نرم هستند. گاهی اوقات ابزارهای جراحی که برای سقط جنین استفاده می شوند می توانند به رحم آسیب بزنند یا سوراخ کنند در موارد نادر این می تواند باعث عفونت شکمی (پریتونیت) و از دست دادن خون شدید شود. این عارضه بسیار نادر است و در صورت بروز معمولاً بلافاصله شناسایی و درمان می شود.
- آسیب به دهانه رحم : دهانه رحم در طول سقط جنین کشیده می شود. اگر چندین عمل انجام دهید، دهانه رحم ممكن است ضعیف شود. گاهی اوقات به این دهانه رحم «ناتوان» گفته می شود و اگر دهانه رحم آنقدر ضعیف باشد که تحت وزن بارداری رو به رشد کاملاً بسته بماند، می تواند در بارداریهای بعدی مشکلاتی ایجاد کند.
این 2 عارضه آخر زمانی که سقط جنین توسط جراحان مجرب انجام می شود نادر است.
بیشتر بخوانید : واژینیت یا عفونت واژن چیست؟
عوارض بعد از سقط جنین
عوارض کوتاه مدت بعد از سقط جنین عبارتند از:
- درد و گرفتگی شکم
- حالت تهوع
- استفراغ
- اسهال
- خونریزی واژینال
- سردرد
- سرگیجه
خطرات بعد از سقط
بعد از سقط جنین معمولا خطرات جدی اتفاق نمی افتد اما در درمان های پزشکی این امکان وجود دارد که مشکلات کوچک باعث خطرات جدی شوند مانند:
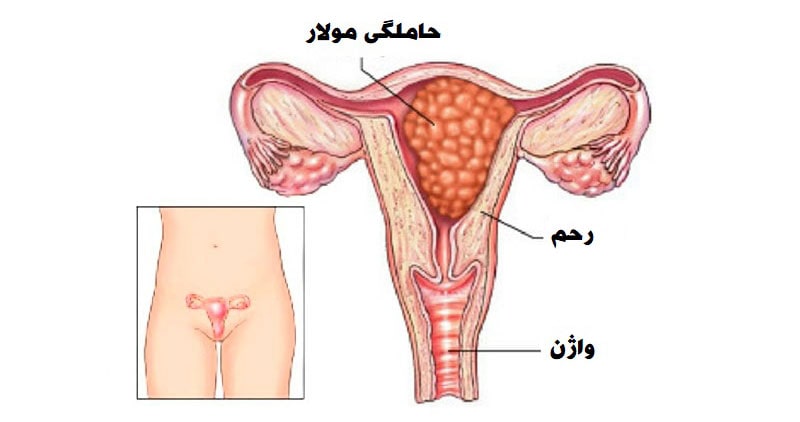
- بارداری مولار یا پوچ : زمانی اتفاق می افتد که لقاح تخمک توسط اسپرم اشتباه می شود. این منجر به رشد سلولهای غیرطبیعی یا خوشه هایی از کیسه های پر از آب در داخل رحم میشود. متأسفانه، بارداری مولار نمی تواند به یک نوزاد سالم تبدیل شود. حاملگی مولار خوش خیم (غیر سرطانی) است، اگر همه سلولهای مولر خارج نشوند، خطر بسیار کمی وجود دارد که سلولهای مولر سرطانی شوند.
- سقط ناقص : قسمت های جنین یا سایر محصولات بارداری ممکن است به طور کامل از رحم تخلیه نشود و نیاز به اقدامات پزشکی بیشتری دارد. سقط ناقص ممکن است منجر به عفونت و خونریزی شود.
- عفونت لگن : باکتری (میکروب) از واژن یا دهانه رحم ممکن است وارد رحم شده و باعث عفونت شود. آنتی بیوتیک ها ممکن است چنین عفونتی را از بین ببرند. در موارد نادر ممکن است نیاز به ساکشن مجدد، بستری شدن در بیمارستان یا جراحی باشد.
- خونریزی شدید : مقداری خونریزی بعد از سقط جنین شایع است. خونریزی شدید (خونریزی) شایع نیست و ممکن است با ساکشن مکرر، دارو یا به ندرت جراحی درمان شود.
- لخته شدن خون در رحم : لخته های خونی که باعث گرفتگی شدید می شوند در حدود 1 درصد از تمام سقط ها رخ می دهد.
- بریدگی یا پاره شدن دهانه رحم : دهانه رحم ممکن است در حالی که در حال باز شدن است پاره شود تا ابزار پزشکی از داخل رحم عبور کند. این اتفاق در کمتر از 1 درصد از سقط های سه ماهه اول رخ می دهد
- سوراخ شدن دیواره رحم : پزشکان از ابزار پزشکی برای سقط استفاده می کنند که ممکن است هنگام عبور از دیواره رحم باعث سوراخ شدن آن شود. نرخ گزارش شده یک مورد از هر 500 سقط جنین است. بسته به شدت سوراخ شدن می تواند منجر به عفونت، خونریزی شدید یا هر دو شود. ممکن است برای ترمیم بافت رحم نیاز به جراحی باشد و در شدیدترین موارد ممکن است هیسترکتومی لازم باشد.
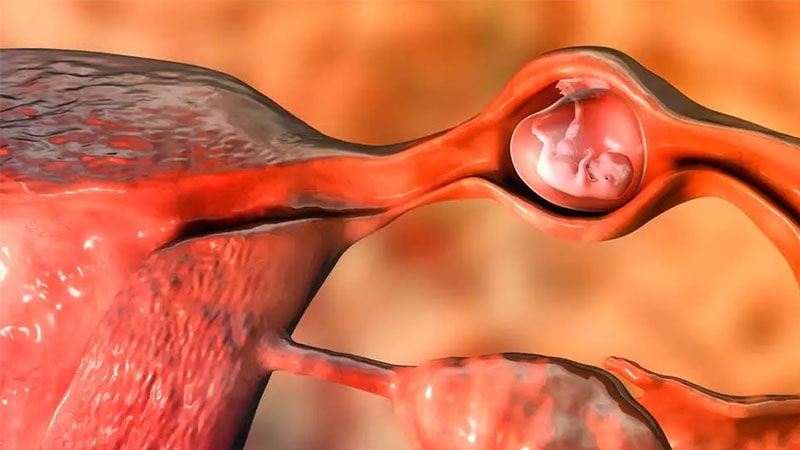
- بارداری خارج از رحم : حاملگی خارج رحمی زمانی است که یک تخمک بارور شده خود را در خارج از رحم، معمولاً در یکی از لوله های فالوپ، کاشت می کند. متاسفانه امکان نجات بارداری وجود ندارد. معمولاً باید با استفاده از دارو یا عمل جراحی برداشته شود.
- عوارض مرتبط با بیهوشی : مانند سایر روش های جراحی، بیهوشی خطر عوارض مرتبط با سقط جنین را افزایش می دهد. خطرات گزارش شده از عوارض ناشی از بیهوشی حدود یک مورد در هر 5000 سقط جنین است.
- درمان گلوبولین ایمنی Rh : ماده ژنتیکی موجود در سطح گلبول های قرمز به عنوان فاکتور Rh شناخته می شود. اگر یک زن و جنینش فاکتورهای Rh متفاوتی داشته باشند، باید برای جلوگیری از ایجاد آنتیبادیهایی که حاملگیهای آینده را به خطر میاندازد، دارو دریافت کند.
- اختلال در جفت : اختلال در جفت اصطلاحی است که در آن جفت مادر باردار می تواند به طور غیر طبیعی به دیواره رحم متصل شود. جفت به طور معمول باید هنگام تولد کودک از رحم خارج شود. با جفت آکرتا، اینکرتا و پرکرتا، جفت در هنگام تولد به طور کامل از رحم جدا نمی شود، که می تواند منجر به از دست دادن خون سنگین و خطرناک در هنگام زایمان شود. این شرایط همگی از عوارض پرخطر بارداری هستند.
- مرگ جنین داخل رحمی : برای جنینی است که در هفته بیستم یا سه ماهه دوم بارداری یا بعد از آن می میرد.
بیشتر بخوانید: فیبروم های رحمی چیست؟
مرگ جنین داخل رحمی
سه دسته از مرگ جنین داخل رحمی (IUFD) وجود دارد که مشخصه آن زمان مرگ جنین در رحم و میزان مرگ جنین در دوران بارداری است. عبارتند از:
- مرده زایی زودهنگام: بین هفته 20 تا 27 بارداری اتفاق می افتد.
- مرده زایی دیرهنگام: بین هفته های 28 تا 36 بارداری اتفاق می افتد.
- مرده زایی ترم: در هفته 37 بارداری یا بعد از آن اتفاق می افتد.
خطرات پزشکی طولانی مدت درباره سقط جنین
سقط های زودهنگام که با عفونت عارضه ندارند، باعث ناباروری نمیشوند و همچنین انجام بارداری بعدی را دشوارتر نمیکنند. عوارض مرتبط با سقط جنین یا سقط های متعدد ممکن است بچه دار شدن را دشوار کند.
زنانی که اولین بارداری کامل را در سنین پایین داشته اند، خطر ابتلا به سرطان سینه، تخمدان و آندومتر را کاهش می دهند. علاوه بر این، خطر ابتلا به این سرطان ها با هر بار بارداری کامل کاهش می یابد. حاملگی هایی که خاتمه می یابند هیچ محافظتی ندارند. بنابراین، زنی که سقط جنین را بر ادامه بارداری خود ترجیح می دهد، مزیت محافظتی خود را از دست می دهد.
اگر سابقه خانوادگی سرطان سینه یا یافته های بالینی بیماری پستان دارید، قبل از تصمیم گیری در مورد ماندن در بارداری یا سقط جنین، باید با پزشک خود مشورت کنید. همیشه مهم است که به پزشک خود در مورد سابقه کامل بارداری خود بگویید.
بیشتر بخوانید: درمان ناباروری با IVF
چه زمانی باید با یک پزشک متخصص تماس گرفت ؟
- درد شدید شکم یا کمر که با داروهای مسکن بهبود نمی یابد.
- خونریزی شدید واژن
- ترشحات بد بو از واژن
- تب یا لرز
- علائم شبیه آنفلانزا که بیش از ۲۴ ساعت طول بکشد.
- غش کردن
جنبه عاطفی سقط جنین
باید بدانید که زنان پس از سقط جنین احساسات متفاوتی را تجربه می کنند. برخی از زنان ممکن است احساس گناه، غمگینی یا پوچی کنند، در حالی که برخی دیگر ممکن است از پایان این روش احساس آرامش کنند. برخی از زنان پس از سقط جنین عوارض روانی جدی از جمله افسردگی، اندوه، اضطراب، کاهش عزت نفس، پشیمانی، دلبستگی، بازگشت به گذشته و سوء مصرف مواد را گزارش کرده اند.
این احساسات ممکن است بلافاصله پس از سقط جنین یا به تدریج در یک دوره زمانی طولانی تر ظاهر شوند. این احساسات ممکن است در زمان سقط جنین دیگر یا زایمان طبیعی یا در سالگرد سقط عود کند یا قویتر شود. مشاوره یا حمایت قبل و بعد از سقط جنین بسیار مهم است. اگر کمک و حمایت خانواده در دسترس شما نباشد، ممکن است مقابله با احساساتی که پس از سقط جنین ظاهر می شود برای شما دشوارتر باشد.
صحبت با یک مشاور حرفه ای قبل از سقط جنین می تواند به زن کمک کند تا تصمیم خود و احساساتی را که ممکن است بعد از عمل تجربه کند بهتر درک کند. اگر مشاوره برای زن در دسترس نباشد، کنترل این احساسات ممکن است دشوارتر باشد. بسیاری از مراکز بارداری خدمات مشاوره قبل و بعد از سقط را ارائه می دهند.
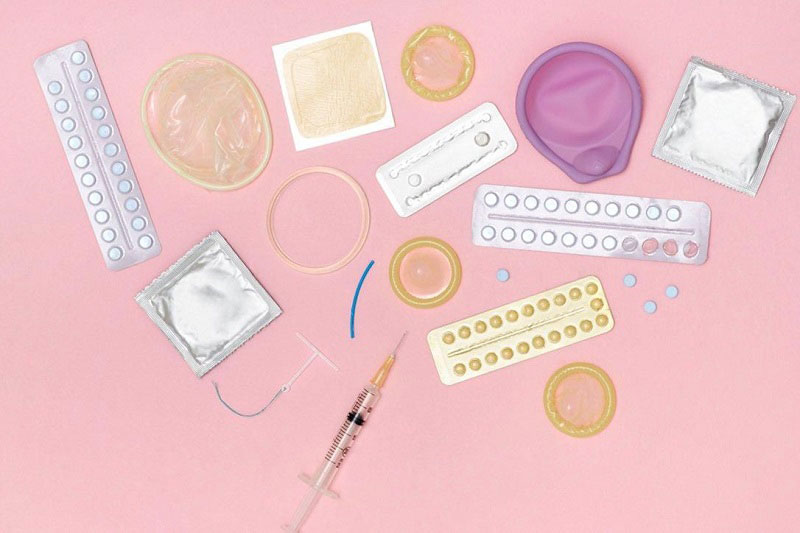
بعد از سقط جنین چه زمانی می توان کنترل بارداری را شروع کرد؟
تقریبا تمام روش های پیشگیری را می توان بلافاصله شروع کرد حتی در همان روز سقط، که شامل :
- ایمپلنت پیشگیری از بارداری
- تزریق ضد بارداری
- قرص های ضد بارداری
- حلقه واژینال
- دستگاه داخل رحمی (IUD)
- حدود ۶ هفته پس از سقط جنین در سه ماهه دوم میتوان از کلاهک دهانه رحم یا دیافراگم استفاده کرد . این به دهانه رحم زمان می دهد تا به اندازه طبیعی خود بازگردد.
- از کاندوم میتوان در هر زمان پس از سقط جنین برای جلوگیری از بارداری و عفونت های مقاربتی استفاده کرد.
چه مدت پس از سقط می توان باردار شد ؟
معمولا ۴ تا ۶ هفته پس از سقط دوره های پریود دوباره شروع می شود، حتی قبل از بازگشت قاعدگی می توانید باردار شوید.
نتیجه گیری
همان طور که در مقاله بیان شد سقط جنین در بسیاری از مواقع عوارض و خطرات جدی ندارد اما برای راحتی خیال و اطمینان از سلامت خود بهتر از با پزشک معالج خود مشورت کنید و تحت نطر باشید تا در صورت بروز هر یک از مشکلات گفته شده تحت معالجه قرار بگیرید .